守護骨骼健康,享受品質生活—骨病健康系列科普之5:
隨著我國人口老齡化進程加快,老年人骨健康問題日益凸顯。數據顯示,我國 65 歲以上人群中,骨質疏松癥患病率達 32.0%,骨關節病患病率超過 50%[1]。骨病不僅會導致疼痛、活動受限,更可能引發骨折等嚴重并發癥,極大影響老年人的生活質量。本文將圍繞骨質疏松癥和關節保護兩大核心,用通俗易懂的語言介紹科學的預防方法,幫助老年人筑牢骨骼健康防線。
一、骨質疏松癥:沉默的骨骼 “小偷”
(一)潛藏的危害:不容忽視的健康威脅
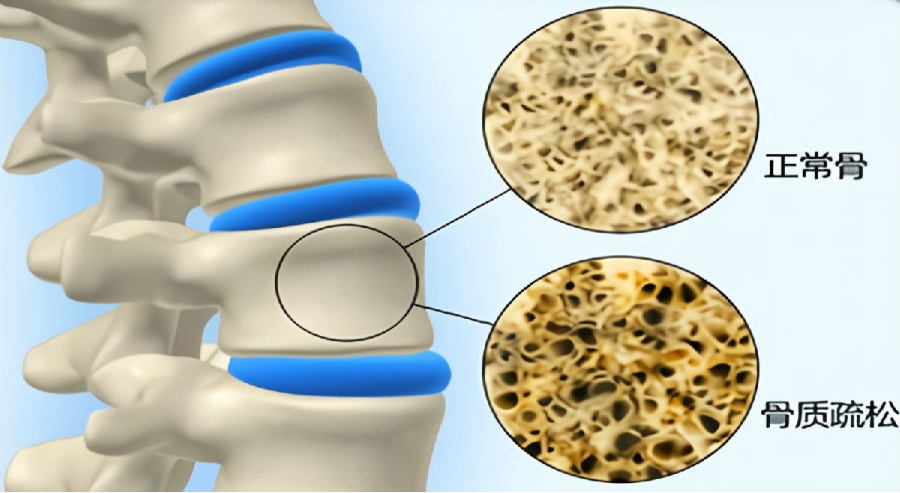
骨質疏松癥被稱為 “沉默的疾病”,早期往往沒有明顯癥狀,直到發生骨折才被發現。其危害主要體現在三個方面:
骨折風險劇增:髖部骨折是最嚴重的并發癥,老年人髖部骨折后 1 年內死亡率高達 20%-30%,幸存者中約 50% 會出現永久性殘疾 [2]。
生活質量下降:椎體壓縮性骨折會導致身高變矮、駝背,進而影響呼吸功能;反復骨折會使老年人產生恐懼心理,逐漸喪失獨立生活能力。
經濟負擔沉重:據測算,我國每年用于骨質疏松性骨折的醫療支出超過百億元,給家庭和社會帶來巨大壓力 [3]。
(二)飲食預防:吃出強健骨骼
1. 充足鈣質攝入
成年人每日鈣推薦攝入量為 800mg,50 歲以上人群需增至 1000-1200mg [4]。牛奶是補鈣的最佳選擇,每 250ml 牛奶含鈣約 300mg,且吸收率高。其他富含鈣的食物包括:
乳制品:酸奶、奶酪、高鈣奶
豆制品:豆腐、豆漿、黑豆
綠葉菜:芥菜、莧菜、油菜
2. 維生素 D 不可或缺
維生素 D 能促進腸道鈣吸收,成年人每日推薦攝入量為 10μg(400IU),65 歲以上人群增至 15μg(600IU)[5]。除了曬太陽(每天 10-15 分鐘),還可從深海魚(如三文魚、沙丁魚)、蛋黃、強化牛奶中獲取。
3. 膳食搭配技巧
?避免過量飲用濃茶、咖啡(每日不超過 3 杯),以免影響鈣吸收
?低鹽飲食(每日鹽攝入<5g),減少鈣流失
?適量攝入蛋白質(如雞蛋、瘦肉),維持骨骼膠原結構

(三)運動干預:讓骨骼 “動起來”
1. 負重運動:刺激骨骼生長
每周至少進行 150 分鐘中等強度負重運動,如:
快走(3-4km/h):每天 30 分鐘,可分 3 次完成
太極拳:既能增強平衡能力,又能溫和刺激骨骼
爬樓梯:健康老人可嘗試,但膝關節不適者需謹慎
2. 抗阻訓練:增強肌肉保護
每周 2-3 次,每次 20-30 分鐘,如:
坐姿抬腿:鍛煉大腿肌肉,保護膝關節
彈力帶訓練:進行上肢和下肢的抗阻練習
啞鈴訓練:選擇 1-2kg 啞鈴,鍛煉手臂肌肉
3. 運動注意事項
避免劇烈運動(如跳躍、快跑),以防骨折
運動前做好熱身,運動后進行拉伸
患有嚴重骨質疏松癥的老人,需在醫生指導下運動

(四)藥物預防:科學補充,合理干預
1. 鈣劑補充
飲食攝入不足時,可在醫生指導下服用鈣劑,每日元素鈣補充量不超過 1000mg。常見鈣劑有碳酸鈣(吸收率高)、枸櫞酸鈣(適合胃酸缺乏者),建議隨餐服用以提高吸收 [6]。
2. 維生素 D 制劑
日照不足或吸收不良者,可口服維生素 D 制劑,常用劑量為 400-800IU / 天。定期監測血清 25 - 羥維生素 D 水平,維持在 75-125nmol/L 為宜 [7]。
3. 抗骨質疏松藥物
對于高風險人群(如已發生骨折、骨密度嚴重降低者),需使用抗骨質疏松藥物,如雙膦酸鹽(阿侖膦酸鈉)、降鈣素等,必須在專科醫生指導下使用 [8]。
二、關節保護:讓行動更自如
(一)避免過度使用:給關節 “減負”
1. 日常活動調整
減少爬樓梯、登山、深蹲等增加關節負荷的動作,上下樓時可側身行走,減輕單側關節壓力
搬運重物時用推車代替手提,避免彎腰屈膝搬物,可蹲下用腿部力量起身
控制體重,BMI 維持在 20-25kg/m2,每減重 5kg 可使膝關節壓力減少 20kg [9]
2. 選擇合適的鞋具
穿軟底、有防滑紋的鞋子,避免穿高跟鞋或硬底鞋,減少行走時對關節的沖擊。家中可鋪設防滑墊,預防跌倒損傷關節。

(二)注意保暖:抵御寒濕侵襲
1. 關節保暖方法
秋冬季節穿戴護膝、護肘等保暖用具,避免空調或風扇直吹關節
用溫水洗漱,避免冷水刺激關節
睡前可用 40℃左右溫水泡腳 15 分鐘,促進血液循環
2. 環境濕度控制
保持室內濕度在 50%-60%,潮濕環境易誘發關節疼痛,可使用除濕機或防潮劑調節。
(三)關節炎預防:從細節做起
1.早期信號識別
如出現關節僵硬(尤其是早晨起床后)、腫脹、活動時彈響等癥狀,需及時就醫,早期干預可延緩病情進展。
2.關節功能鍛煉
手指關節:握拳后緩慢伸展,重復 10 次,每日 3 組
膝關節:坐姿下緩慢伸直腿部,保持 5 秒后放下,重復 15 次
肩關節:緩慢做畫圈動作,順時針、逆時針各 10 次
3.合理使用輔助工具
行動不便時可借助手杖、助行器,減輕關節負擔,但需注意正確使用方法,避免依賴過度。

老年人骨健康的維護是一項系統工程,需要飲食、運動、藥物、生活習慣等多方面配合。切記!骨骼的衰老雖然不可避免,但科學的預防措施能有效延緩這一過程。建議 65 歲以上老年人每年進行一次骨密度檢測,做到早發現、早干預 [10]。愿每位老年人都能擁有健康的骨骼,享受幸福的晚年生活。(圖片來自于網絡,如有侵權,聯系刪除,致謝原作者)。

參考文獻
[01] 中國老年學和老年醫學學會骨質疏松分會。中國老年骨質疏松癥診療指南 (2022)[J]. 中華老年醫學雜志,2022, 41 (3):249-263.
[02] Kanis JA, et al. Assessment of fracture risk and its application to screening for postmenopausal osteoporosis. Report of a WHO Study Group [J]. Osteoporosis International, 1994, 4 (6):368-381.
[03] 程群,朱漢民。中國骨質疏松性骨折的經濟負擔研究進展 [J]. 中國骨質疏松雜志,2016, 22 (1):112-117.
[04] 中國營養學會。中國居民膳食營養素參考攝入量 (2013 版)[M]. 北京:科學出版社,2014.
[05] Holick MF, et al. Evaluation, treatment, and prevention of vitamin D deficiency: an Endocrine Society clinical practice guideline [J]. The Journal of Clinical Endocrinology & Metabolism, 2011, 96 (7):1911-1930.
[06] 中華醫學會骨質疏松和骨礦鹽疾病分會。原發性骨質疏松癥診療指南 (2017)[J]. 中華骨質疏松和骨礦鹽疾病雜志,2017, 10 (5):413-443.
[07] Lips P. Vitamin D deficiency and secondary hyperparathyroidism in the elderly: consequences for bone loss and fractures and therapeutic implications [J]. Endocrine Reviews, 2001, 22 (4):477-501.
[08] Eastell R, et al. Pharmacological management of osteoporosis in postmenopausal women: an Endocrine Society clinical practice guideline [J]. The Journal of Clinical Endocrinology & Metabolism, 2019, 104 (5):1595-1622.
[09] Felson DT, et al. Weight loss reduces the risk for symptomatic knee osteoarthritis in women. The Framingham Study [J]. Annals of Internal Medicine, 1992, 116 (9):721-725.
[10] 中華醫學會骨科學分會關節外科學組。中國骨關節炎診療指南 (2021 年版)[J]. 中華骨科雜志,2021, 41 (18):1291-1302.
來源: 徐斌醫師


 科普中國公眾號
科普中國公眾號
 科普中國微博
科普中國微博

 幫助
幫助
 徐斌醫師
徐斌醫師 
