作者:郭珊嵐 四川大學華西醫院資陽醫院 副主任醫師
審核:陶世冰 四川大學華西醫院資陽醫院 主任醫師
“宮頸癌”這個名詞,想必女性朋友們并不陌生,只要聽到它便會心慌慌,畢竟宮頸癌是全球女性第四大惡性腫瘤。在宮頸癌的致病因素中,人乳頭瘤病毒(HPV)感染是非常重要的原因。

圖1 版權圖片 不授權轉載
目前已發現的HPV有200多種,根據其致癌性,又有高危型和低危型之分。在宮頸癌的發生和發展中,離不開一個關鍵的物質——HPV E6/E7 mRNA(人乳頭瘤病毒中E6和E7基因編碼的信使核糖核酸)。
HPV基因組是一種雙鏈環狀DNA(脫氧核糖核酸),可以將其理解為2條平行且相互鏈接的繩子繞成的環。這個環不是完全閉合的,而是由多個長短不一的小片段組成。在眾多小片段中,最“危險”的2個基因就是E6、E7片段。E6和E7基因轉錄產生的信使RNA,即HPV E6/E7 mRNA,是病毒基因表達的中間產物,可以破壞細胞內的調控機制,導致細胞增殖失控,從而促進腫瘤的發生。換句話說,那些可以穩定、持續地產生E6/E7 mRNA的HPV病毒最有致癌性。
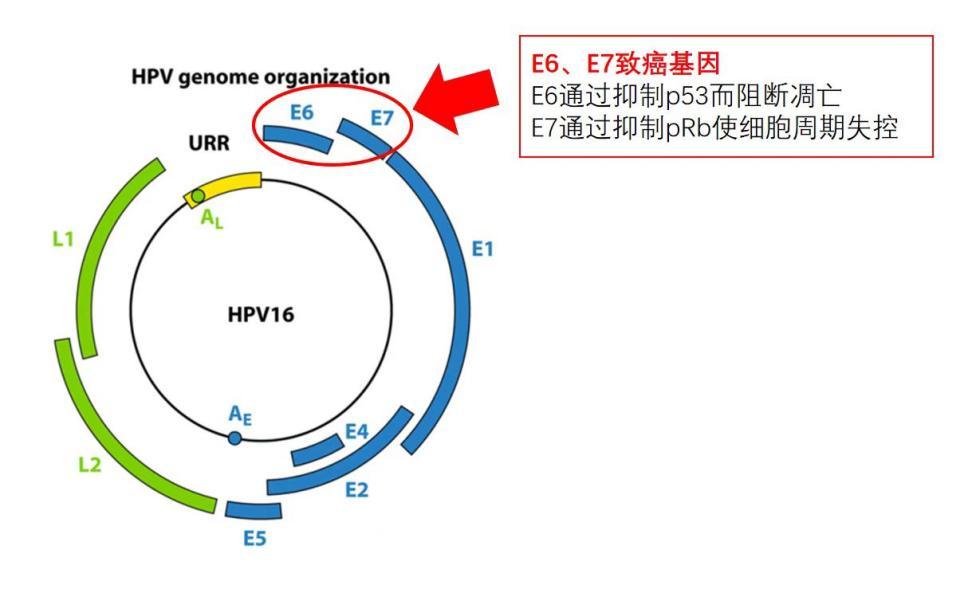
圖2 版權圖片 不授權轉載
60%~80%的女性一生中曾感染過HPV,但大多數HPV病毒會被自身免疫系統清除,女性只表現為一過性感染,不會發生宮頸癌變。
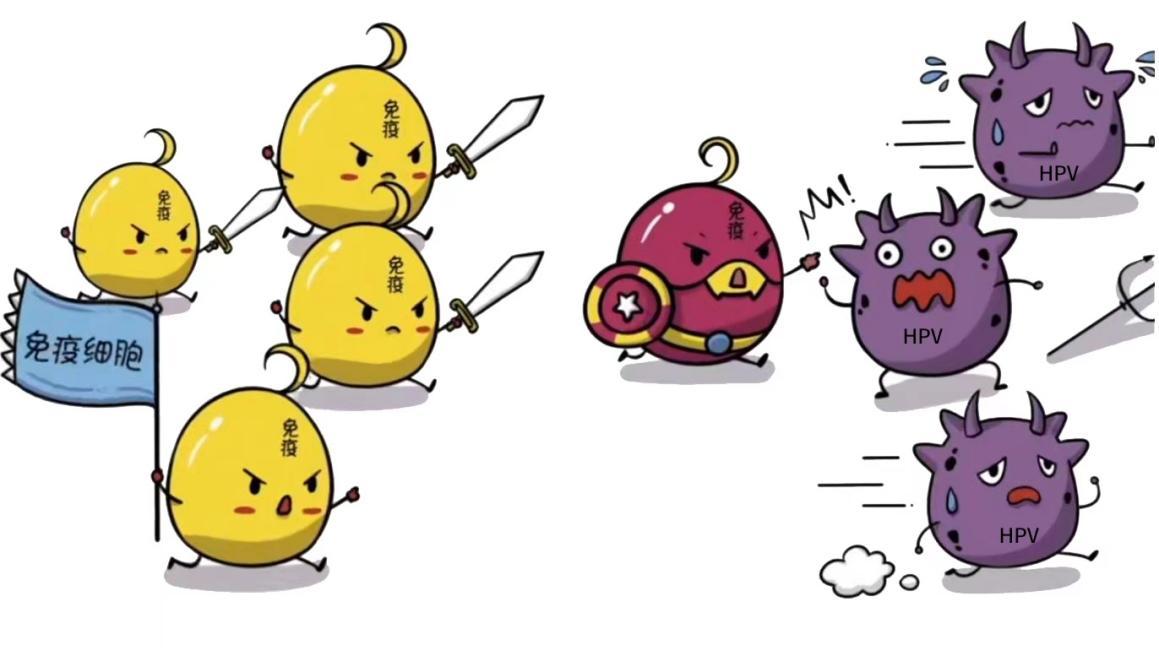
圖3 版權圖片 不授權轉載
但有時,HPV病毒會持續存在于人體內,其中一些很會偽裝,把自己變成線性結構,偷偷潛入并整合進入人體基因組,之后便會產生大量的“作戰信使”(E6/E7 mRNA)。這些信使會破壞人體指令的下達,于是,病毒開始“攻城略地”,在宮頸中“燒殺搶奪”。宮頸細胞在摧殘中逐漸發生病變,慢慢地由低級別病變發展為高級別病變,最終導致宮頸癌。因此,E6/E7 mRNA的過量產生是病毒開始致病的分子信號。
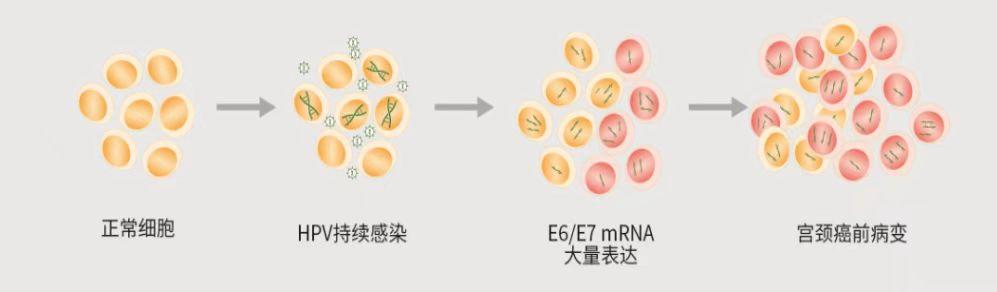 圖4 版權圖片 不授權轉載
圖4 版權圖片 不授權轉載
宮頸癌前病變時,女性通常沒有明顯的癥狀和體征,單憑肉眼觀察無法診斷,需要依靠專業的篩查技術。由于感染高危型HPV后也不一定發展為宮頸癌,所以單純檢測是否感染高危型HPV是遠遠不夠的,還需準確識別出那些會發展為癌癥的人群,對其進行更精準的疾病管理。現在,最新的HPV E6/E7 mRNA檢測方法可以大大提高篩查效率,檢測女性的宮頸細胞中是否有“作戰信使”(HPV E6/E7 mRNA),并進一步了解感染HPV病毒的狀態,判斷體內的HPV病毒是“路過”,還是打算“安營扎寨”。
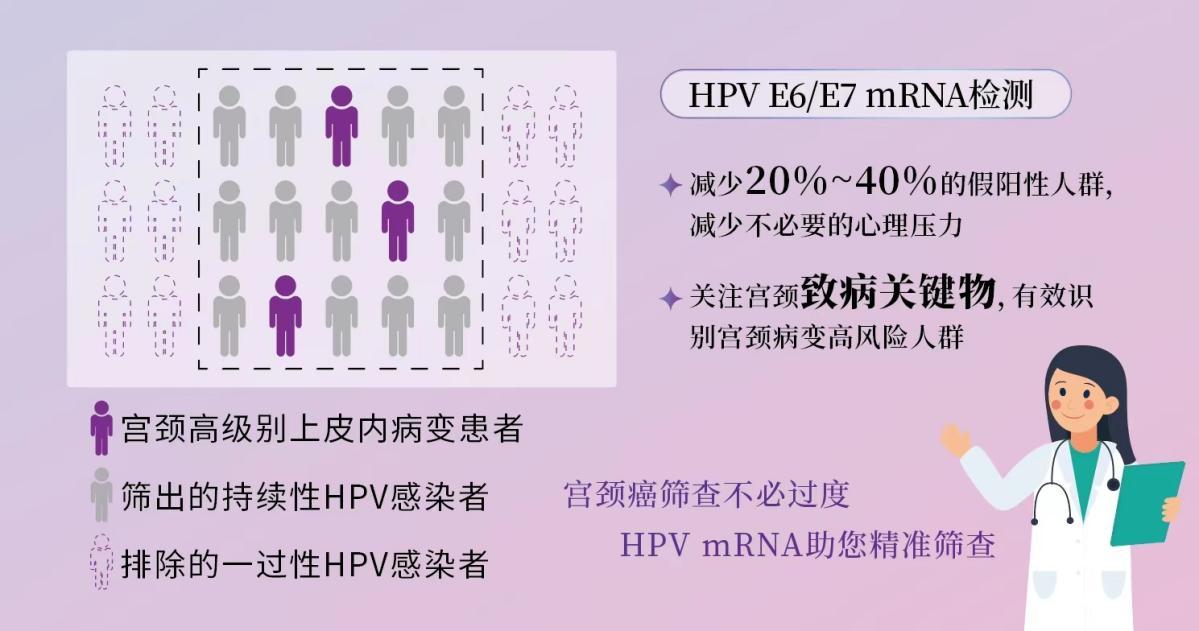
圖5 版權圖片 不授權轉載
事實上,只有少數持續感染者可能發展為宮頸癌,并且這個過程一般需要5~12年,所以有足夠的時間去發現并阻斷宮頸癌的發生和發展。早期發現宮頸病變非常重要,早期宮頸癌治療后的5年生存率可達90%。因此,越早發現宮頸中的HPV E6/E7 mRNA,就可以越早識別癌變風險,做到早發現、早診斷、早治療。
HPV E6/E7 mRNA檢測技術可以檢測出14種高危HPV病毒的致病基因中E6和E7是否過量表達,不僅可以評估宮頸病變的發生風險及進展趨勢,還可以評估宮頸癌患者的預后。當然,在宮頸病變發展過程中,會伴隨宮頸細胞形態上的改變,所以,臨床還會使用液基細胞學檢查來觀察宮頸細胞的形態特征,以此判斷宮頸病變的程度。液基細胞學檢查是通過采集宮頸上皮細胞樣本,將其制作成細胞涂片并在顯微鏡下觀察細胞形態的病理學檢測技術,可以發現早期宮頸癌前病變,也是目前臨床廣泛采用的一種宮頸細胞學檢測技術。
HPV E6/E7 mRNA檢測聯合液基細胞學檢查是篩查HPV的黃金組合,可以一次取樣同時進行2項檢測,不僅能評估宮頸細胞目前是否有病變及目前病變的程度,還可以通過致癌蛋白合成情況預測病變接下來的發展趨勢,是一種經濟實惠的檢測組合。

圖6 版權圖片 不授權轉載
其實,宮頸癌相對來講并沒有那么可怕,它是目前病因非常明確,可早預防、早發現的癌癥,有些人在癌前病變階段也有轉歸的可能,只有及時識別風險才能及時應對。建議9~45歲女性注射HPV疫苗,25歲以上的女性朋友們要每3~5年進行一次宮頸癌篩查,可以最大限度地遠離宮頸癌!

來源: 中華醫學會
內容資源由項目單位提供


 科普中國公眾號
科普中國公眾號
 科普中國微博
科普中國微博

 幫助
幫助
 中華醫學會
中華醫學會 
