當您拿到體檢報告時,明顯不合格的指標一定會引起您的關注,但那些在正常范圍內或只是輕度超標的指標,則常常會被忽略掉,空腹血糖值可能就是其中之一。那么,空腹血糖正常或輕度升高到底要不要緊?北京協和醫院內分泌科專家溫馨提示,空腹血糖輕微升高別忽視,當心糖尿病和心血管疾病!快隨我一同看一看吧——
作者介紹:李偉
北京協和醫院內分泌科副主任醫師。北京內分泌代謝病學會代謝性心血管病專業委員會常委,中華醫學會內分泌學分會第十屆委員會肥胖專業學組委員,中華醫學會糖尿病學分會第八屆委員會微血管并發癥學組委員,中國醫師協會青春期醫學專業委員會青年工作組委員,《中華臨床醫師雜志》編委。
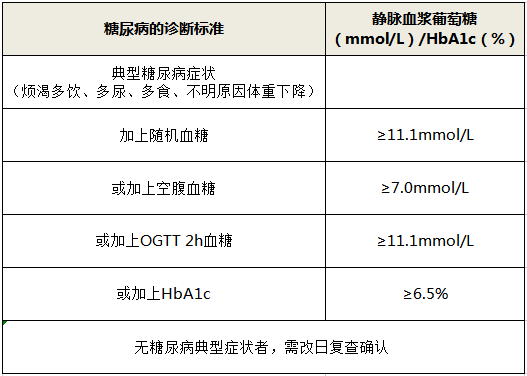
糖尿病的診斷標準
您一旦出現煩渴多飲、多尿、多食、不明原因體重下降的癥狀,就需要高度警惕糖尿病。目前,糖尿病的診斷依據主要包括空腹血糖、口服葡萄糖耐量試驗(OGTT)2小時血糖、糖化血紅蛋白(HbA1c)、隨機血糖等四個指標。如出現糖尿病典型癥狀,且四個指標中有任一處于異常范圍,則可以診斷為糖尿病。下表展示了我國的糖尿病診斷標準:
1、空腹狀態:指至少8小時沒有進食熱量;
2、隨機血糖:指不考慮上次用餐時間,一天中任意時間的血糖,不能用來診斷空腹血糖受損或糖耐量異常。
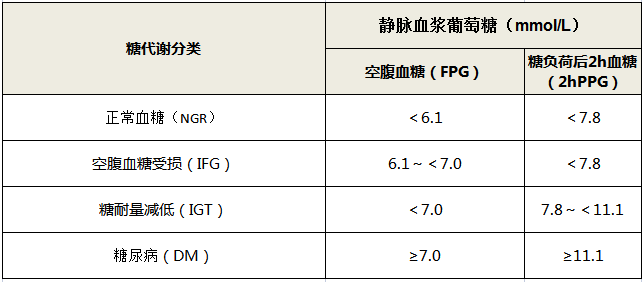
下表展示的是糖代謝狀態分類:
糖尿病診斷指標一定會同時超標嗎?
雖然上述指標滿足其一就可診斷糖尿病,但對于同一個糖尿病患者,卻并非四個指標都一定會同時超標。四個指標的臨床意義各有側重。
空腹血糖:相對穩定,不太容易受到短期內飲食及運動的影響,能較好地反映夜間肝糖原輸出的多少。
OGTT2小時血糖:反映的是胰島對餐后血糖升高的調節能力,很多患者早期僅表現為餐后血糖升高,而這時空腹血糖可能還處于正常范圍內,因此該指標對糖尿病前期的患者診斷敏感性較好。
糖化血紅蛋白(HbA1c):反映的是最近3個月的平均血糖水平,當空腹和餐后血糖都有顯著升高時才會升高,因此對高血糖診斷的特異性較好,但是對糖尿病前期的患者則敏感性不夠,另外一些影響血紅蛋白壽命的疾病也會對該指標造成影響。
隨機血糖:方便用于對那些血糖已經顯著升高的患者進行診斷。
簡單說,對于診斷糖尿病前期的價值,OGTT2小時血糖>空腹血糖>糖化血紅蛋白>隨機血糖。
餐后血糖檢測應重視
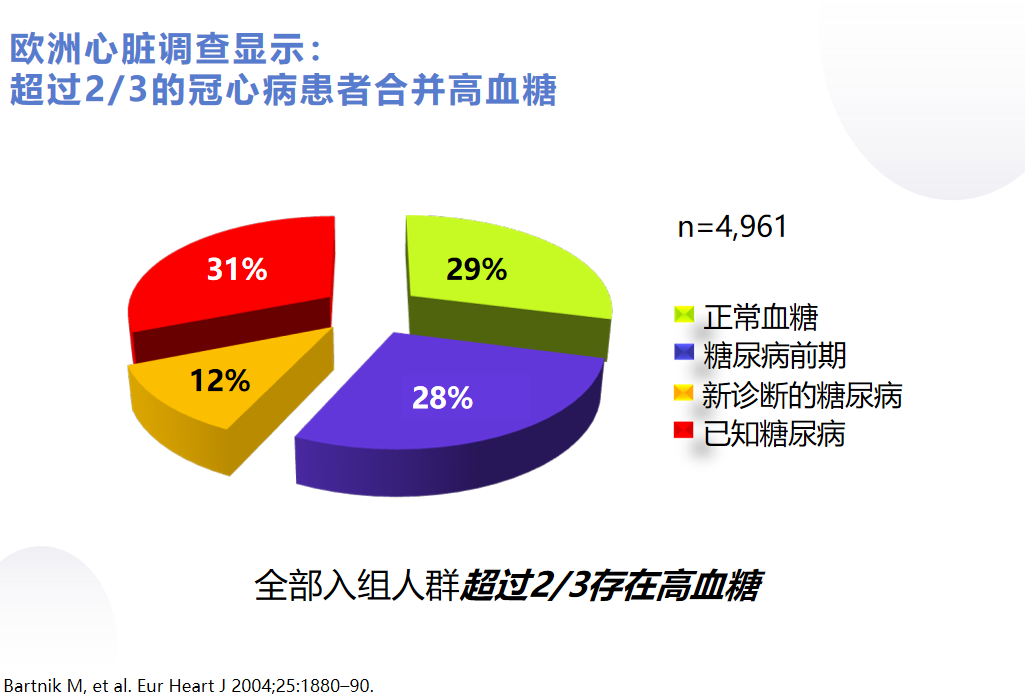
研究發現,餐后血糖的升高與糖尿病并發癥的發生關系更為密切。例如,在歐洲的一項心臟調查研究中,超過三分之二的冠心病患者合并有高血糖,其中28%的患者是糖尿病前期,31%的患者既往已知患有糖尿病,還有12%的患者是發現冠心病后再進行OGTT新診斷的糖尿病。該調查還顯示,如果不進行OGTT檢查,將漏診約三分之二的糖代謝異常患者。
哪些人應盡早篩查糖尿病
糖尿病高危人群應盡早篩查糖尿病。
成年高危人群包括:
(1)有糖尿病前期史;
(2)年齡≥40 歲;
(3)體重指數(BMI)≥24 和(或)中心型肥胖(男性腰圍≥90cm,女性腰圍≥85 cm);
(4)一級親屬有糖尿病史;
(5)缺乏體力活動者;
(6)有巨大兒分娩史或有妊娠期糖尿病病史的女性;
(7)有多囊卵巢綜合征病史的女性;
(8)有黑棘皮病者;
(9)有高血壓史,或正在接受降壓治療者;
(10)高密度脂蛋白膽固醇<0.90mmol/L和(或)甘油三酯>2.22mmol/L,或正在接受調脂藥物治療者;
(11)有動脈粥樣硬化性心血管疾病史;
(12)有類固醇類藥物使用史;
(13)長期接受抗精神病藥物或抗抑郁癥藥物治療。
2022年,美國糖尿病學會(ADA)在最新的糖尿病指南中已將糖尿病篩查年齡提前至35歲,以應對目前糖尿病發病年齡日益年輕化的趨勢。
兒童和青少年高危人群包括:
BMI≥同年齡同性別第85百分位數BMI值,且合并以下3項危險因素中至少1 項:
(1)母親妊娠時有糖尿病(包括妊娠期糖尿病);
(2)一級或二級親屬有糖尿病史;
(3)存在與胰島素抵抗相關的臨床狀態(如黑棘皮病、多囊卵巢綜合征、高血壓、血脂異常)。
如果您的空腹血糖值在6.1~7.0mmol/L,或者您具有上述高危因素,請及時進行“口服葡萄糖耐量試驗(OGTT)”,或前往正規醫院內分泌科咨詢。
內容來自:李偉 協和醫生說

來源: 中華醫學會
內容資源由項目單位提供


 科普中國公眾號
科普中國公眾號
 科普中國微博
科普中國微博

 幫助
幫助
 中華醫學會
中華醫學會 