作者:左明章 北京醫院 主任醫師
中國醫師協會麻醉學醫師分會副會長
審核:王天龍 首都醫科大學宣武醫院 主任醫師
中華醫學會麻醉學分會常委并兼任秘書長
麻醉方法有四大類,一是全身麻醉,二是區域麻醉,三是監護麻醉,四是局部麻醉,常用的方法是全身麻醉與區域麻醉。
全身麻醉有單純全身麻醉、復合麻醉;局部麻醉有表面麻醉、腰麻或者腰硬聯合麻醉、區域阻滯麻醉等。
麻醉方法有很多種,選擇什么樣的麻醉方法,主要是看要做什么手術,根據患者全身的情況,最后由麻醉醫生來選擇一個對患者最有利的麻醉方式。
對患者來說,局麻意識是清醒的,整個手術過程都是知道的,而全麻,一針下去后就失去了意識,因此很多患者對全麻充滿了好奇。
今天就讓我們一起來揭開全麻的神秘面紗,看看全麻時我們都經歷了什么。
全麻過程一般分為麻醉誘導、麻醉維持階段、麻醉蘇醒期、麻醉恢復期這幾個階段。
一、麻醉誘導階段
到手術室之后,麻醉醫生會給病人進行常規監測,比如心電圖、血壓和脈搏血氧飽和度監測,要時刻能看到病人的血壓、心率和血氧飽和度等情況。危重的病人還要做一個橈動脈穿刺,直接插個管子進入橈動脈,每分每秒都能看到血壓、血氧飽和度。有時還會監測麻醉深度,避免麻醉過深或過淺,有時還會放中心靜脈導管等有創監測。
這些監測都準備好之后,還會給病人建立靜脈通道、輸液,后面會通過這個靜脈通道給麻醉藥品。給麻醉藥之前會給病人扣個吸氧面罩,讓病人自己呼吸、吸氧,目的就是提高氧氣濃度,此時麻醉醫生會通過靜脈通道輸注麻醉藥和鎮痛藥,當叫你沒反應了,拍拍肩膀也沒有反應,動動睫毛沒有眨眼反射,說明意識消失了。
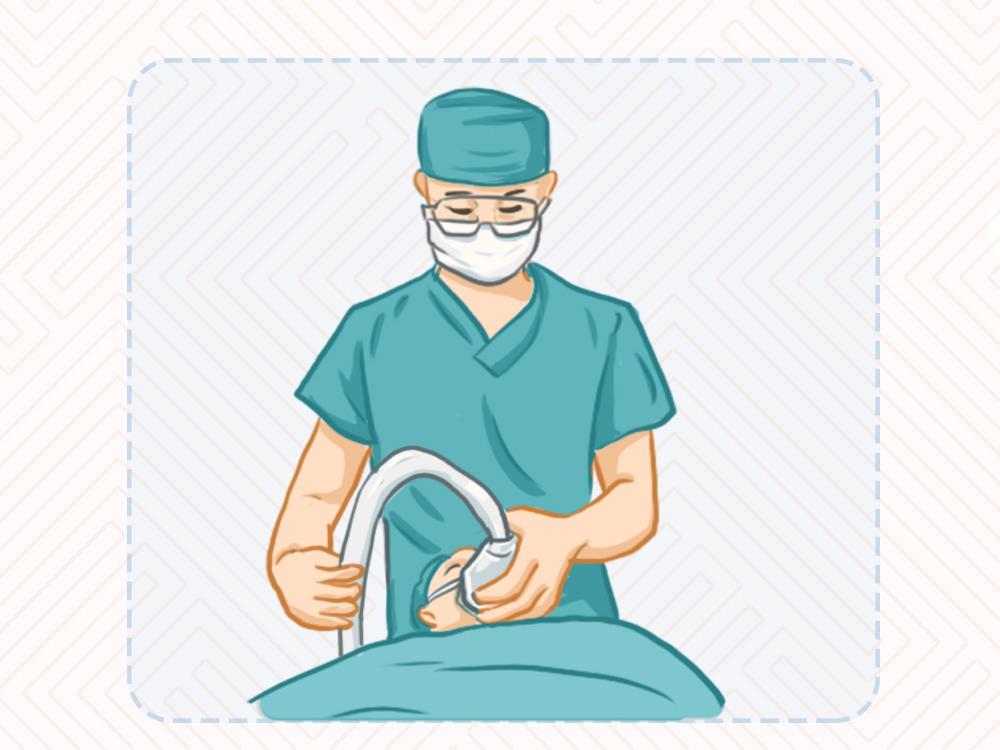
圖1 原創版權圖片,不授權轉載
意識消失之后接著給肌松藥,讓肌肉松弛,目的是有利于手術操作。此時病人自己就不會呼吸了,這個時候就要通過喉鏡經口腔插進去,直到看到聲門,在聲門插個管子進去,建立有效的氣道,或者是放一個喉罩,總之就是建立人工氣道。建立人工氣道后連上呼吸機、麻醉機,做人工呼吸。
以上這個過程叫做麻醉誘導。
二、麻醉維持階段
麻醉誘導之后,麻醉醫生就要看你的心率、血壓、血氧飽和度、呼吸情況,沒問題后外科醫生就開始消毒鋪巾,開始做手術了。
在做手術的過程中,麻醉醫生會一直在你的身邊,監測你的生命體征,術前沒吃飯給你輸液;血糖不好給你調控血糖;出血了給你輸血;電解質酸堿紊亂了給你糾正電解質和維持酸堿平衡;還要看你的尿量,每小時有多少尿出來;還要監測你的體溫,避免體溫過低。
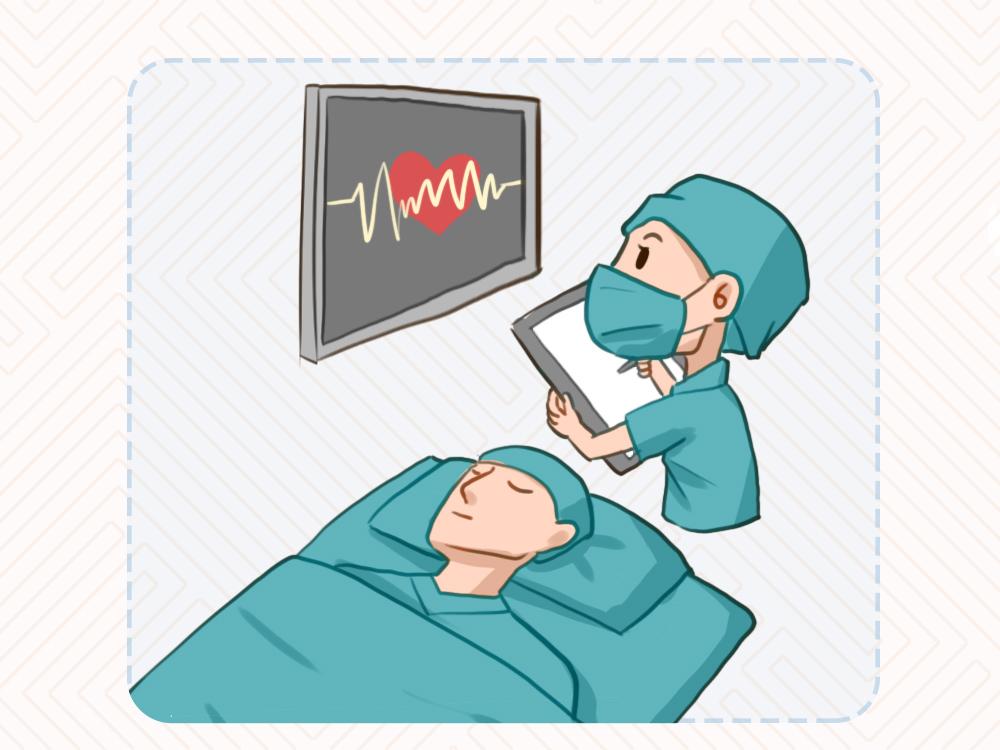
圖2 原創版權圖片,不授權轉載
整個手術過程麻醉醫生都在看護著你,既是麻醉醫生,也是內科醫生,維持著你的生命體征穩定。
這個過程是麻醉維持,也就是手術階段。
三、麻醉蘇醒、恢復階段
手術結束后要開始減淺麻醉,麻醉藥物從機體代謝出去之后,麻醉就逐漸減淺了。
手術中還用了肌肉松馳劑,所以要用一些拮抗藥拮抗肌肉松弛,拮抗完之后你就會慢慢清醒了,睜開眼睛之后讓病人自己喘氣,能夠自由呼吸,呼吸頻率有嚴格指征,要達到10-12次以上,潮氣量要足夠大,能維持你的呼吸,這時候麻醉醫生就會把氣管插管,或者喉罩給你拔掉,這個階段叫做麻醉蘇醒期。
清醒后病人還是會有點嗜睡,有點像喝醉酒的那種感覺,有的人覺得很舒服,有的人覺得不舒服。做胃腸和婦科手術的患者,此時可能會惡心嘔吐,這個階段病人的情況還不是很穩定,要把病人送到麻醉術后恢復室觀察半小時到1個小時,讓他完全恢復。
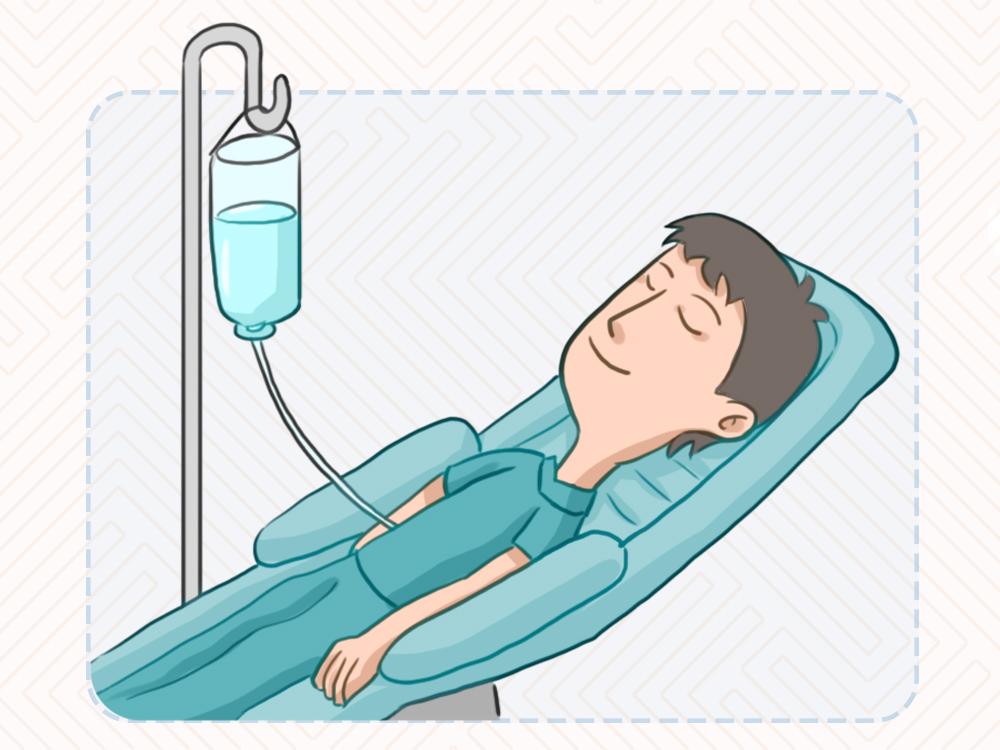
圖3 原創版權圖片,不授權轉載
我們有一個判斷標準,比如呼之能睜眼、呼吸很好、血氧飽和度很好;根據指令能夠活動,比如動動上肢、動動手、動動腳;不會感覺到痛,或者疼痛是可以控制的,能夠忍受這個疼痛;另外沒有惡心嘔吐,恢復成這樣一個情況后,這時候就可以把病人送回病房了。
這個階段叫做麻醉恢復期。
對有的手術來講,比如心臟手術,術后要帶著氣管導管,直接送到ICU或者心臟ICU,就不需要去麻醉恢復室了。
這就是整個全麻過程,對于病人來說可能就能記得一部分,給藥后就睡著了,醒來時手術已經結束了,在失去意識的這段時間,麻醉醫生一直守護在你身邊。

來源: 中華醫學會
內容資源由項目單位提供


 科普中國公眾號
科普中國公眾號
 科普中國微博
科普中國微博

 幫助
幫助
 中華醫學會
中華醫學會 
